牙源性感染致失明
牙源性感染致失明
原标题:An Unusual Route of Odontogenic Infection from the Mandible to the Orbit Through the Facial Spaces, Resulting in Blindness: A Rare Case
大多数眶内感染病例是副鼻窦炎症的并发症。一小部分病例是由中耳、眼睑、扁桃体、颅内区域或牙源性结构的感染引起的,这些感染可以直接通过局部组织层面扩散,或者通过淋巴和血管系统传播。牙源性眶内感染通常起源于上颌牙齿,可以通过上颌窦炎或罕见地直接侵犯面部空间引起。牙源性相关感染向眼眶空间的扩散可能导致严重的并发症,如视力丧失、海绵窦血栓形成甚至死亡。本案例报告旨在举例说明对感染扩散途径评估不当可能导致治疗延误并造成灾难性后果。
病例报告
患者,男,67岁,因右侧咬肌间隙肿胀疼痛一个月半、张口受限以及右眼脓性突出的症状被送至阿穆瓦萨特大学医院耳鼻喉科急诊部。该患者有长达20年的控制不佳的2型糖尿病史,同时伴有高血压及冠状动脉搭桥手术(CABG)病史,因此需长期服用格列吡嗪、二甲双胍、阿司匹林、卡维地洛、阿托伐他汀和雷米普利等药物。
患者自述因右侧下颌牙齿感染接受了牙科治疗。两天后,右侧咬肌间隙开始肿胀。当地医生开出肌肉注射方案,每日两次,连续20天给予头孢曲松1克,但病情未见改善。随后,肿胀蔓延至右侧颊部、颞部及眶周区域,并逐渐出现右眼突眼症状。
患者被转诊至大马士革某医院急诊室。口腔颌面外科团队要求拍摄全景牙片(图1b)。根据细菌培养和抗生素敏感性测试结果,为患者使用了头孢曲松、碳青霉烯类药物和阿米卡星进行治疗,结果显示感染菌为肠杆菌属。通过颊部穿刺抽取脓液。为了引流脓肿,在口腔右侧颊部和颞部进行了切口,并在两个切口中插入了波纹式引流管。尽管进行了治疗,肿胀却加剧,且右眼视力开始下降。当得知自己的情况无望时,患者自行离开医院,最终来到我们中心就诊。入院时,患者总体健康状况较差,表现出低血压、乏力和发热等症状。
眼科检查显示,右眼呈现突眼,外眦有脓性分泌物,视力仅为光感0/10,角膜上部密度增加伴侧边变薄和虹膜膨出,眼内组织通过角膜溃疡突出,伴有上眼睑下垂(图1a)。
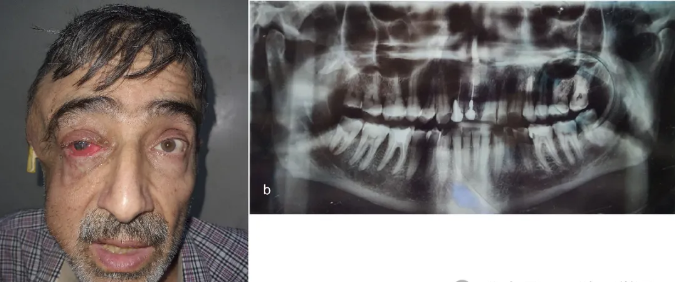
图1
a:患者入院时照片:右侧咬肌、颊部及颞部区域肿胀明显,颞部脓肿腔内已插入引流管。右眼可见明显的脓液流出,右眼睑和角膜均表现出红肿现象。
b:全景X线片显示,右侧下颌第三磨牙根尖周围存在脓肿,且该牙发生侧向大面积深度龋坏并累及牙髓。
通过头部和颈部磁共振成像(MRI)和计算机断层扫描(CT)发现,患者咬肌间隙、翼下颌间隙、颞深间隙以及经由眶外侧壁骨质缺损扩展到眼眶内的颞下间隙均存在脓肿积聚,而这些在首次手术中并未得到处理(图2、3)。
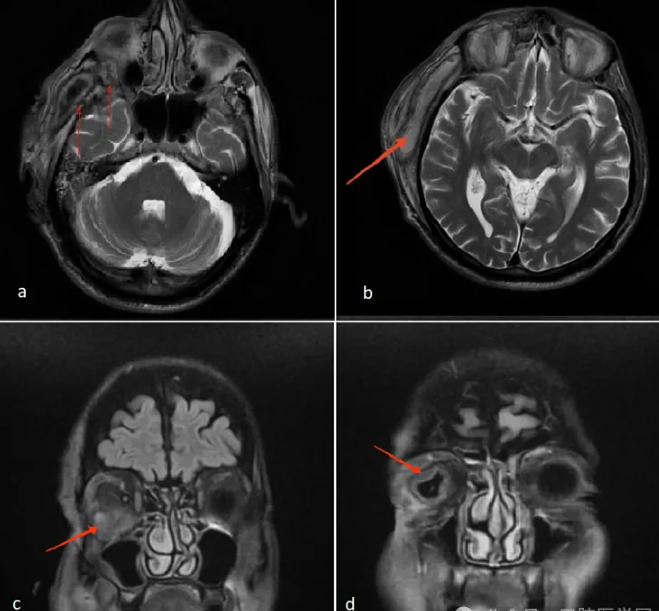
图2
a:头部轴向MRI:一个哑铃形病变(红色箭头)代表通过外侧眶壁的骨质侵蚀侵入眼眶的下颞窝脓肿。
b:颞深间隙脓肿定位(红色箭头)
c:头部和颈部冠状MRI显示眼眶脓肿(红色箭头)和眼内炎(红色箭头)

图3
a+b:CT轴向和冠状切片显示外侧眶壁的骨质侵蚀(黄色箭头),感染通过此处从下颞窝扩散到眼眶腔。
c:头部轴向CT显示在第一次手术中插入的外科引流管(红色箭头),放置在颞深间隙脓肿定位处的外侧(黄色箭头)。
d:头部和颈部轴向MRI显示咬肌下间隙和翼下颌间隙的感染,炎症的咬肌信号改变(红色箭头),以及位于下颌支附近的脓肿定位,延伸到咬肌下间隙和翼下颌间隙(黄色箭头)。
入院后立即根据培养和药敏结果给予患者静脉滴注左氧氟沙星,并由耳鼻喉科团队进行了第二次手术以处理未充分引流的脓肿。
眼科团队决定对眼眶脓肿进行引流,并由于患者眼内炎未能好转而实施眼球摘除术。在眼球摘除后的空腔内放置了植入物。入院两周后,CRP水平持续下降,肿胀明显减轻,脓性渗出停止,引流管被取出,患者得以出院。
讨论
糖尿病和口腔卫生不良的双重影响,在阿拉伯地区常常被低估,正是导致本病例发展迅猛的原因。这一病例同时也突显出老年患者被医护人员忽视的问题,由于感到自己没有得到足够的关注和照顾,患者最初就诊的医疗中心认为他的病情已毫无希望,这使得治疗进一步延误。
将此病例视为无望的一个可能解释(但并不能作为正当理由),是该病例与COVID-19疫情期间加剧的侵袭性真菌性鼻窦炎引发的眼眶并发症相似,由于叙利亚医院治疗资源有限,此类病例预后较差。
大多数牙源性眼眶并发症病例源于上颌牙感染。我们这个病例的独特之处在于感染扩散到眼眶的不寻常途径。在我们的病例中,假设的传播路径从下颌第三磨牙感染开始,扩散到咬肌下间隙和翼下颌间隙,然后进入颞下窝,在那里形成一个脓肿灶,通过外侧眶壁的骨性缺损进入眼眶,在MRI上形成了一个奇特的哑铃形状外观(图2a)。
在这种情况下,应强调多学科方法的重要性,包括耳鼻喉科、眼科、内科、放射科和微生物学的意见。
我们认为,患者症状持续存在的一个主要原因是手术引流不足,正如MRI成像所示,揭示了在第一次手术期间未解决的多个脓肿灶,这强调了在处理对常规治疗手段有抵抗力的案例时,临床重新评估、重复和扩大成像方式的重要性。
MRI成像在软组织评估中具有优越的作用,这一点在我们的案例中得到了清晰的展示,因为MRI研究帮助追踪了感染的途径。
结论
牙源性感染的眼眶并发症,尤其是下颌的并发症,虽然罕见,但如果治疗延误,可能会很严重,并产生严重后果,尤其是在免疫功能低下的患者中。我们强调对于这类病例需要采取多学科的治疗方法,并且在治疗难以奏效的病例中需要进行临床和放射学的重新评估。
参考文献
1.Allan BP, Egbert MA, Myall RW (1991) Orbital abscess of odontogenic origin. Case report and review of the literature. Int J Oral Maxillofac Surg 20(5):268–270. 10.1016/s0901-5027(05)80150-x
2.Kim IK, Kim JR, Jang KS, Moon YS, Park SW (2007) Orbital abscess from an odontogenic infection. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 103(1):e1–6. 10.1016/j.tripleo.2006.07.002. Epub 2006 Oct 6.
3.Ko H-H, Chien W-C, Lin Y-H, Chung C-H, Cheng S-J (2017) Jun. Examining the correlation between diabetes and odontogenic infection: A nationwide, retrospective, matched-cohort study in Taiwan. PloS one vol. 12,6 e0178941. 8 10.1371/journal.pone.0178941.
4.Ismaiel WF, Abdelazim MH, Eldsoky I, Ibrahim AA, Alsobky ME, Zafan E, Hasan A (2021 Nov-Dec) The impact of COVID-19 outbreak on the incidence of acute invasive fungal rhinosinusitis. Am J Otolaryngol 42(6):103080. 10.1016/j.amjoto.2021.103080Epub 2021 May 14.
5.Nurminen J, Velhonoja J, Heikkinen J, Happonen T, Nyman M, Irjala H, Soukka T, Mattila K, Hirvonen J (2021) Emergency neck MRI: feasibility and diagnostic accuracy in cases of neck infection. Acta Radiol 62(6):735–742 Epub 2020 Jul 13.
作者:Faez Ebrahim Nashawi,Hamza Omar Shasho,Ahmad Alkheder

 一群曾经牙齿丑得
一群曾经牙齿丑得 赵薇整牙前后的那
赵薇整牙前后的那 戴牙套一点也不丑
戴牙套一点也不丑